¿Qué es una variante del SARS-CoV-2?
Como te comenté en este otro video, el coronavirus contiene una cadena de ARN y cuando infecta a una célula de un organismo vivo como nosotros, usa los ribosomas de esta célula para replicarse. El asunto es que estas réplicas no son siempre perfectas, ocasionalmente y de forma ALEATORIA el material sufre algún cambio. Esto es “parecido” a cuando sacamos una copia fotostática de una hoja y luego una copia de la copia, no necesariamente es una réplica fiel…
Cuando los nuevos virus, con potenciales cambios salen de la célula… van a otra célula a replicarse más… donde de nuevo es posible que ocurra algún cambio aleatorio adicional… y así sucede muchas veces.
Estos cambios, llamados “mutaciones” no son exclusivas de los virus, de hecho a todos los seres vivos nos pasa que de repente ocurran cambios en la replicación de nuestras células, también nosotros sufrimos “mutaciones”, y no me refiero a que de repente tengamos superpoderes, puede ser cualquier cambio en el código genético… Por ejemplo, se considera que los ojos azules derivan de una mutación que ocurrió hace unos 6,000 años.
En los virus, algunos mutan mucho más que otros, por ejemplo el virus de VIH genera y tolera muchas variantes, inclusive un mismo individuo puede ser portador de variantes al mismo tiempo… hay quien describe que un mismo individuo puede ser portador de más mutaciones de VIH que todas las que se ven aparecer en una sola temporada de influenza en el mundo, esta es una de las razones por las que ha sido tan difícil que tengamos una vacuna contra ese virus.
Hay cambios o mutaciones que favorecen la existencia del virus y se terminan propagando más…
Imaginen dos escenarios para mutaciones distintas:
Una mutación hipotética que convierte a un virus cualquiera en algo exageradamente letal para el cuerpo huésped.
y otra mutación hipotética que facilita al mismo virus que pueda contagiar a más huéspedes.
En el primer caso, si un virus se vuelve exageradamente letal, probablemente esto le dificulte contagiar a muchos otros huéspedes… porque se mueren antes de que se contagie otra persona… de modo que esa variante no prospera.
Por ejemplo, la variante de Ébola-Zaire mostró una tasa de letalidad del 90%. En gran medida, gracias a esa altísima letalidad es que esta variante no llegó a todo el mundo en 1976.
En el segundo caso, si una variante de un virus puede contagiar a más y más y más personas pero no es particularmente letal, entonces probablemente pueda persistir por más tiempo.
En el caso del SARS-CoV-2 que provoca COVID-19, han aparecido distintas variantes con mutaciones en distintas partes del virus, algunas de estas variantes llegan a identificarse por la OMS como variantes de interés (VOI) porque se sospecha que las mutaciones pueden afectar transmisibilidad, gravedad de la enfermedad, detectabilidad o alguna otra circunstancia importante… si después de una evaluación comparativa con suficiente gente que ha sido afectada con una de estas variantes se comprueba que implican un riesgo a la salud pública entonces se les llama variantes de preocupación (VOC).
Antes a las variantes de este tipo se les reconocía por el lugar de aparición, ahora se les identifica con una letra griega. La variante delta, es una variante de importancia porque hay evidencia fuerte de una mayor transmisibilidad. También hay evidencia fuerte de que afecta la efectividad de las vacunas, hay “indicios” de que la inmunidad natural tras haber enfermado por covid se reduce ante esta variante, eso significa que puede haber reinfecciones y finalmente, hay distintos síntomas y parece afectar más sensiblemente a niños que las otras variantes.
La variante delta es más transmisible… ¿qué tanto más?
¿Qué tan transmisible es la variante delta?
El viernes 25 de junio, el director general de la OMS anunció que la variante delta era la más transmisible de todas las identificadas hasta la fecha. La estimación de “qué tanto más” ubica a la variante delta entre un 55 y 60% más transmisible que la variante alfa que apareció en Reino Unido a finales del 2020 y que a su vez, era 50% más transmisible que el SARS-CoV2 que aparece originalmente en Wuhan, China.
Este gráfico que te muestro tiene una comparativa de lo que los epidemiólogos llaman número de reproducción, ese R0, que significa el número de casos en promedio, que infecta un portador del virus durante el período de contagio.
Esta imagen de aquí representa un R0 de 2 de una enfermedad hipotética:
Un paciente cero de una enfermedad x, contagia a dos personas, quienes a su vez, contagian a 2 personas más y así sucesivamente…
El virus SARS-CoV-2 original que aparece en Wuhan se estimó que tenía un número de reproducción o de contagio de entre 2.4 y 2.6 personas. Esto significa que un portador podía contagiar entre 2 y 3 personas, que a su vez contagiaron según los datos, entre 2 y 3 personas.
La variante Alfa, que aparece en Reino Unido a finales de 2020 permitía que un portador contagiara entre 4 y 5 personas.
La variante delta, en esta imagen de junio de este año, dice que se ha evaluado con un número de reproducción entre 5 y 8…
Quizás te estés preguntando: ¿no es mucha variación decir “entre 5 y 8”? Si lo imaginamos como escenarios posibles, que un individuo contagie a 5 y a su vez ese a 5 y cada uno de esos a 5, en tres saltos de contagios tenemos 125 personas contagiadas, mientras que si vamos de 8 en 8, en tres saltos tenemos a 512 personas contagiadas.
¿Por qué esta variación tan amplia?
Lo que sucede es que el valor R0 se obtiene al modelar matemáticamente los contagios que ocurren en el mundo real… la definición original de R0 se refiere a cuando los contagios se dan “sin ninguna restricción”, y en el “mundo real hoy”, hay vacunas, hay gente que usamos cubrebocas, hay gente que sí estamos reduciendo nuestra interacción social.
En distintos lugares, distintas personas están haciendo distintas cosas, eso se refleja en esta amplia variación.
Para fines de este video y los que siguen en esta serie, vamos a asumir como adecuado para la variante delta un un Valor reproductivo de 6. Les muestro un gráfico comparativo en número de contagios potenciales para que puedan dimensionar entre la línea inferior que es el valor reproductivo del virus original vs la variante delta.
Esto debería ayudar a entender por qué la situación en India este año se volvió tan extrema y por qué la ola que tenemos en México ahora, está creciendo como lo hace.
Y quizás estés pensando: Muy bonita gráfica, pero ¿me puedes explicar con ejemplos más concretos y cotidianos?
Países Bajos: 1000 contagios alrededor de un evento masivo de música a pesar de que los asistentes debían mostrar evidencia de haber sido vacunados, haberse recuperado recientemente de covid o tener una prueba por covid negativa realizada 40 horas antes del evento.
Aparentemente no fue un evento del todo al aire libre, había zonas con toldos parciales donde en apariencia podía acumularse el humo.
Hay que recordar que esta enfermedad se transmite por vía aerosol. El COVID se respira y la ventilación es muy importante… el punto aquí es que aún siendo un evento que se llevó a cabo en espacios semiabiertos, derivó en bastantes contagios.
Hay que recordar también que el “número de reproducción” depende de las acciones que se tomen. Cuando se disminuye la movilidad porque se cierran negocios o escuelas, el R0 baja, cuando por el contrario, se promueven eventos que reúnen gente, como un partido de fútbol, aumenta.
Escocia: Casi 2000 contagios relacionados con la Eurocopa.
Posiblemente has visto esta imagen compartida en redes sociales.
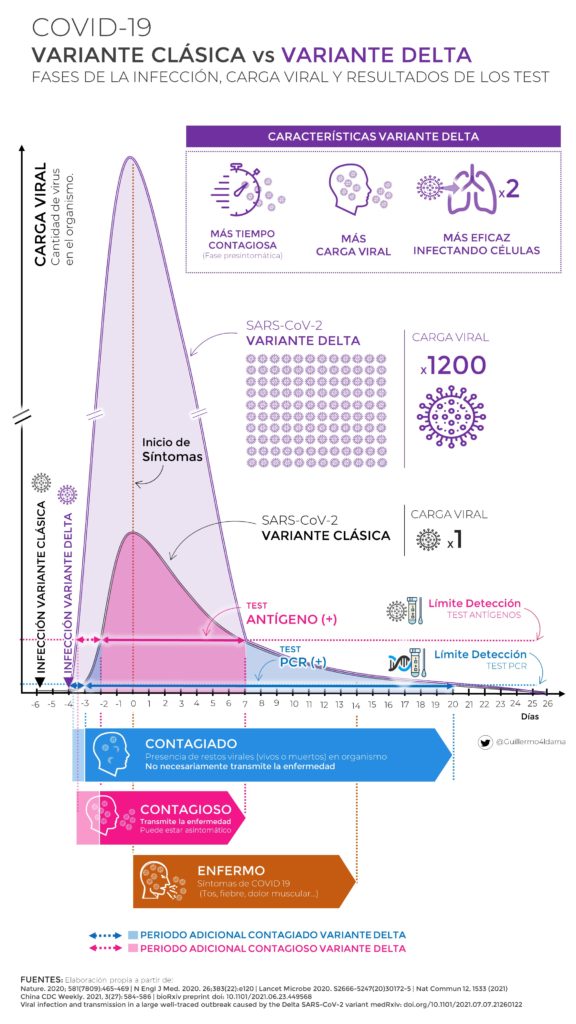
Hay que aclarar que el dato que muestra de que la variante delta tiene una carga viral 1200 veces mayor que la variante original hay que tomarlo con reservas.
Este gráfico explicaría que la gente sea contagiosa más días antes de presentar síntomas y que sea posible que ocurra contagio en un tiempo de exposición menor… inclusive podría ayudarnos a entender por qué esta variante sí muestra más afectación en niños y jóvenes.
En algún video previo analizábamos la posibilidad de que COVID19 fuera más peligroso en hombres y a mayor edad porque básicamente el sistema inmunológico en los hombres deja de producir células T más rápido, con la edad…que las mujeres. Bajo esta misma lógica y pensando que un sistema inmunológico más joven pudiera reaccionar más rápido, si la reproducción del virus en el huésped es demasiado rápida… aún niños y jóvenes pueden ser afectados.
Esto concuerda con lo que se ve en la realidad.
Entonces ¿por qué les digo que este gráfico hay que tomarlo con reservas?
Tendré un video de la serie “entender la ciencia” que explique esto mucho más pero el resumen es que cuando un investigador o un grupo de investigadores creen haber encontrado un hallazgo importante, escriben un artículo donde describen todo lo que hicieron, qué encontraron y qué interpretan de todo esto.
El proceso normal en el que se hace esto, obliga a que haya expertos en esa área que revisen este documento porque a veces, como seres humanos, nos equivocamos… y aunque actuemos de buena fé, a veces los datos o nuestra metodología realmente no indican lo que creemos y decimos que indica. No es raro que en este proceso, al presentar información a la comunidad científica te pidan aclarar cosas, te corrijan y quizás hasta te saquen la lengua…
Lo que sucede ahora con el COVID19 es que es una situación de emergencia de modo que muchos investigadores no se aguantan para compartir sus hallazgos hasta después de este proceso en el que otros expertos pudieran corregirlos o darles el VoBo… a esto se llama publicar un “preprint”… y la fuente original que DICE que la carga viral que se detectó con variante delta es 1200 veces mayor que la variante original es un “preprint”.
Esto no quiere decir que la información sea falsa, quiere decir que se debe tomar con reservas. En ciencia no hay verdades absolutas, todo está sujeto a ser revisado, corregido y vuelto a evaluar… y un preprint, con mayor razón todavía.
¿Cuáles son los síntomas que se presentan con mayor frecuencia ante la variante delta?
¿Hay evidencia de que la variante delta afecta la efectividad de las vacunas? ¿hay reinfecciones?
¿Cuáles son los síntomas más frecuentes con la variante delta?
Conforme el virus causante de COVID19 muta, como te expliqué en este video… los síntomas que la gente contagiada manifiesta, también pueden cambiar. Cabe aclarar que los síntomas de esta enfermedad en general son muy variados y dependen tanto del virus como del huésped.
En Reino Unido, se recopilaron datos de sintomatología utilizando una aplicación de celular llamada ZOE. Debido a la prevalencia que ha tenido recientemente la variante delta aquí, una suposición razonable es que los síntomas más frecuentemente reportados se pueden asociar a la variante delta.
Los síntomas más reportados recientemente son:
dolor de cabeza, dolor de garganta, flujo nasal, fiebre, tos
Mientras que la pérdida de olfato bajó a ser el 9o síntoma reportado por la gente.
Por su parte, la información que ha liberado el Servicio Nacional de Salud de Reino Unido, además de estos síntomas incluye diarrea, dolor muscular, vómito, nariz tapada, cansancio.

En este momento, si alguien.. no importa si ya está vacunado, presenta síntomas que pudieran considerarse como de una simple gripa, debe extremar precauciones y aislarse hasta que se confirme mediante prueba diagnóstica si se trata o no de COVID19. Cuídate y cuida a los demás.
Suscríbete a este canal y sigue esta lista de videos para enterarte de si los niños son susceptibles a enfermar por la variante delta y qué secuelas pueden tener trans una infección
¿Los niños enferman de COVID? ¿Es posible que sufran secuelas?
Recordarán que una idea muy difundida era que el COVID19 parecía afectar poco a niños y jóvenes.
De acuerdo a los datos de la Asociación Americana de Pediatría para el 15 de julio se habían reportado en Estados Unidos, 4.09 millones de niños con resultado positivo por COVID19 desde que inició la pandemia. Esto representa casi el 16% de los casos totales. Sólo durante la semana previa a este reporte, se contaron 23,500 casos nuevos. Los menores sí contraen COVID19.
En dicho país, para el 8 de julio habían fallecido 335 personas menores de 17 años.
Del otro lado del espectro tenemos como ejemplo a Indonesia donde la reciente ola ha sido impulsada por la variante delta. Para el 5 de julio se emitió un comunicado de parte de la organización internacional Save the Children quienes afirmaban que para esa fecha en Indonesia se reconocían 2.2 millones de casos en total, de los cuales 260,000 eran menores de 18 años, de los cuales más de 600 habían fallecido.
El 16 de julio, un reportaje de CNN ponía de manifiesto que más de 550 niños, la mayoría menores de 5 años, habían fallecido por COVID19 en ese país, 150 habrían ocurrido en las últimas dos semanas….
Esta gráfica de aquí son hospitalizaciones pediátricas en Inglaterra, segunda y tercera ola, donde la tercera ola es la de la variante delta.
Esta otra gráfica son las admisiones por grupo de edad.
Gráficas con datos oficiales del gobierno.
En México también encontramos algunos datos. Estos son los casos confirmados por edad, en claro ascenso en esta tercera ola y estas son las cifras de hospitalizaciones acumuladas.
El 13 de mayo de 2021 se publicó un estudio basado en el análisis de 12,306 pacientes pediátricos en los Estados Unidos, estos pacientes fueron infectados por distintas variantes y muestran una gran variedad de síntomas.
De este universo de pequeños, el 5.5% requirió hospitalización. De este grupo de pacientes pediátricos hospitalizados, el 17.6% requirió cuidados críticos, 4.1% necesitó ventilación mecánica.
Este gráfico muestra la diversidad de síntomas presentados por estos 12,306 pacientes. La barra azul indica pacientes no hospitalizados y la roja indica pacientes hospitalizados.
Este otro gráfico muestra la diversidad de síntomas por grupos de edad.
Más allá de la amplia variedad de síntomas… algo muy importante es que esta enfermedad en menores también conlleva secuelas.
MIS-C (Multisystem Inflammatory Syndrome in Children) Estas son las siglas en inglés de Síndrome Inflamatorio multisistémico en niños: se trata de una miocarditis post-viral y una vasculopatía inflamatoria recién definidas en niños. Esto en español significa inflamación en el corazón y problemas en vasos sanguíneos.
Desde finales de abril de 2020, comenzó a identificarse menores que presentaban fiebre, síntomas gastrointestinales y características de miocarditis, algunos inclusive presentaban aneurismas de las arterias coronarias (AAC), este último es un problema de dilatación de una arteria importante del corazón que suele verse en personas de 60 o 70 años de edad, no en niños.
Curiosamente, los casos de este síndrome aparecían alrededor de 4-5 semanas en promedio después de los picos más altos de COVID-19 en cada región. Los niños que la manifestaban tenían pruebas PCR negativas para COVID-19, pero niveles séricos positivos de anticuerpos anti-SARS-CoV2. Esto sugiere que estos níños que pudieron haber sido asintomáticos y desarrollaron el síndrome después de la infección viral, por eso el PCR es negativo pero sí tienen anticuerpos.
La definición actual de este síndrome se estableció en mayo de 2020 de la siguiente manera: individuos menores a 21 años que presentan fiebre por más de 24 horas, con evidencia de laboratorio de inflamación y evidencia de enfermedad grave que requiere hospitalización, con afectación multisistémica de más de 2 órganos que pueden ser cardíaco, renal, respiratorio, hematológico, gastrointestinal, dermatológico o neurológico; sin diagnósticos alternativos; y una infección por SARS-CoV-2 reciente o exposición a un caso de COVID-19 sospechado o confirmado.
Se desconoce con precisión la proporción global de niños con infección por SARS-CoV-2 que presentan este síndrome. Sin embargo, según los datos al 15 de octubre de 2020, informados por el CDC en Estados Unidos, hubo 1.097 casos confirmados y 20 muertes relacionadas con el síndrome. La edad promedio de los afectados fue de 8 años.
Por otro lado, existe lo que llaman “long covid” en inglés o COVID persistente, que es como se llama a un conjunto de síntomas en distintos órganos, que afectan a pacientes que han tenido Covid-19 y siguen presentado sintomatología después de 4 a 12 semanas.
Algunos enfermos aseguran tener dificultades para leer y escribir, pérdida de memoria y una especie de niebla mental que complica sus procesos cognitivos. Otros sufren fatiga severa, un mayor riesgo de daños en el corazón y los pulmones.
En adultos, aproximadamente el 10% de los infectados parece desarrollarlo.
En enero de este año se publicó una investigación en niños. Resulta que aún cuando los menores pudieran haber sido asintomáticos o con síntomas ligeros no están exentos de sufrir COVID persistente.
Más de un tercio de todos los menores a los que se hizo seguimiento en este análisis, reportó tener 1 o 2 síntomas de COVID persistente durante 4 meses o más después de la infección. Una cuarta parte de este grupo sufría 3 o más síntomas.
Repito, este estudio incluía menores que habían pasado por un COVID ligero o asintomático, aún así varios de ellos presentaban síntomas de COVID persistente:
Insomnio, fatiga, dolor muscular o quejas de síntomas parecidos al resfriado.
Al hacerse pública esta información, más personas comenzaron a externar que sus niños sufrían este tipo de problemas.
La actualización de datos en Reino Unido en abril, muestra que el 9,8% de los niños de 2 a 11 años y el 13% de los niños de 12 a 16 años informaron sufrir de al menos un síntoma persistente cinco semanas después de un diagnóstico positivo.
En Rusia, otro informe publicado en abril encontró que una cuarta parte de los niños que fueron encuestados después del alta por COVID del hospital, tenían síntomas más de cinco meses después.
Entre el 10 y el 15% de los menores infectados manifiestan este tipo de problemas por semanas, independientemente de qué tan severo sea su cuadro de COVID: fatiga, dolor de cabeza, insomnio u otros problemas neurológicos como dificultad para concentrarse, pérdida de olfato.
Todavía no sabemos la magnitud del problema porque ni siquiera se está dando seguimiento en todo el mundo… si este llegara a ser un problema de 6 meses o de toda la vida aunque fuera sólo para el 1% de los niños, sería un gran problema de salud pública. La fatiga puede ser discapacitante.
Aunque este video está pensado para hablar de riesgos en niños, quiero aprovechar para platicarte un poco más sobre los problemas neurológicos en general encontrados en relación con infecciones por SARS-CoV-2..
Como ya dije, independientemente de la gravedad de la enfermedad hay reportes de confusión mental, dificultad para concentrarse, para encontrar las palabras correctas para expresarse, esto sucede aún en personas que fueron asintomáticas.
Un estudio realizado a 81,337 personas incluyó en su evaluación varias pruebas cognitivas, solo para ser muy claros no se les hicieron las pruebas de coeficiente intelectual clásicas, se buscaba analizar funciones cognitivas específicas y comparar el desempeño de los individuos que han sido infectados por el SARS-CoV-2 contra una población que no ha sufrido de esto.
Este estudio sugiere que la baja en el desempeño cognitivo en actividades que requieren razonamiento, planeación o resolución de problemas es real, medible y puede empeorar con la gravedad del caso. En el caso del subgrupo de los hospitalizados con ventilación mecánica, la pérdida es mayor a lo que en promedio se pierde de manera natural con el avance de la edad en una década. De hecho, el estudio sugiere que la pérdida cognitiva es mayor a la pérdida cognitiva de quienes han sufrido un accidente cerebrovascular. A modo de comparación, en una prueba de inteligencia clásica, como Weschler: WISC o WAIS, estaríamos hablando de una pérdida de 7 puntos de coeficiente intelectual. Si quieres aprender un poco más sobre cómo se mide la inteligencia te invito a ver este otro video.
En otro estudio en el que se hizo seguimiento de 62,000 casos de personas que habían sido diagnosticadas con COVID, en los tres meses posteriores a la prueba positiva, se registró que 1 de cada 5 sobrevivientes tenía un diagnóstico por primera vez de ansiedad, depresión o insomnio. Esto es más o menos el doble de probable que para otros grupos de pacientes que no habían sufrido COVID en el mismo período.
En pacientes que ya habían sufrido con anterioridad alguna enfermedad psiquiátrica, el riesgo de volver a sufrirla después del COVID aumenta de un 24 a 49%.
Efectividad vacunas, inmunidad natural y reinfecciones.
En distintos estudios se ha analizado si las vacunas pierden efectividad con distintas variantes. Recuerden que como platicamos en videos previos de esta serie, el virus SARS-CoV-2 va cambiando. La variante Alfa que aparece el año pasado es más transmisible que la variante original y a su vez, la variante Delta es más transmisible que la variante Alfa.
El cuadro que les muestro es el resumen comparativo, para vacuna Pfizer y AstraZeneca, frente a COVID SINTOMÁTICO
Con una sola dosis de vacuna:
Pfizer, que tenía 47.5% de efectividad frente a variante alfa y disminuye a 35.5% con delta.
Astra Zeneca tenía 48.7% de efectividad frente a variante alfa y disminuye a 30%
Aquí nuestra primera conclusión es que una sola dosis de cualquier vacuna implica poca protección contra COVID sintomático.
El esquema completo de dos dosis tuvo los siguientes resultados:
Pfizer, que tenía 93.7% de efectividad frente a variante alfa y disminuye a 88% con delta
AstraZeneca tenía 74.5% de efectividad frente a variante alfa y disminuye a 67%
Sin embargo, los datos obtenidos en Reino Unido a partir de su población vacunada, indican que ambas vacunas mantienen alta eficacia en el tema de evitar hospitalizaciones, Pfizer con un 96% de eficacia y AstraZeneca con 92%.
Sin embargo, hay dos malas noticias que son relevantes para este video y una aclaración.
La primera es que los datos obtenidos con la población vacunada de Israel, donde la vacuna utilizada fue Pfizer, si bien muestran que se mantiene muy buena eficacia con los distintos grupos de edad, tanto para infección, hospitalización y riesgo de muerte (cuadro lancet)… sí parece haber un efecto de disminución de eficacia con el tiempo, aunque no es claro si es más pronunciado con la edad de los grupos vacunados en cada fecha, porque la gente de mayor edad es la que se vacunó en primer lugar… o es un efecto derivado únicamente del tiempo transcurrido desde la vacunación…
En cualquier caso, se habrán enterado que Israel ya está preparado para ofrecer a sus ciudadanos mayores de 60 años una tercera dosis de Pfizer (imagen).
La segunda mala noticia es que sí se considera que aumenta el riesgo de reinfección con la variante delta en comparación con la variante alfa, principalmente si ya pasaron 6 meses desde la infección original.
La aclaración es que quizás han visto rondar en esta semana información PRELIMINAR, del CDC de Estados Unidos que menciona que los vacunados podrían tener carga viral similar a los no vacunados infectados. El asunto es que hay personas y periódicos que están saltando a la conclusión de que “entonces todos podemos seguir infectando aunque estemos vacunados”, cuidado con esto… el documento del CDC, que por cierto dice con letras rojas que es PRELIMINAR Y SUJETO A CAMBIOS, lo podemos considerar bajo reserva, igual que como te dije en el video sobre la transmisibilidad y el preprint que hablaba de una carga viral mayor en delta, eso por un lado y por el otro… están hablando de carga viral y aunque relacionemos eso de manera casi automática con transmisibilidad, no son la misma cosa.
Espero que mi explicación no te confunda más… pero quizás recuerdes que al inicio de la pandemia se insistía mucho en que no podía darse de alta a una persona hasta que una nueva prueba de PCR saliera negativa… y había gente que pasaba 4, 5 semanas en aislamiento y el PCR seguía saliendo positivo.
Eventualmente entendimos que este criterio para alta no era adecuado, porque el PCR puede seguir saliendo positivo e interpretando carga viral “alta” aunque ya no se considere que pueda contagiar a otros (además de que el PCR es caro).
De ahí que el criterio de alta se cambió a:
- En pacientes sintomáticos: 10 días después del inicio de los síntomas, más al menos 3 días sin síntomas (sin fiebre y síntomas respiratorios).
- En pacientes asintomáticos: 10 días después de la prueba positiva.
¿Por qué? Aquí viene la parte útil de platicarles esto: presumiblemente, entre 5 y 10 días después de la infección por SARS-CoV-2, el individuo infectado comienza a producir gradualmente anticuerpos neutralizantes y lo esperable es que la unión de estos anticuerpos neutralizantes al virus reduzca el riesgo de transmisión.
Esta explicación suena al menos “parecida” a lo que esperamos que suceda con las personas vacunadas, ¿no? precisamente porque esperamos que personas vacunadas produzcan anticuerpos neutralizantes y les disminuya el riesgo de la enfermedad.
Por otro lado, supongamos que hace 3 años (antes del COVID) te hubieras puesto la vacuna contra la influenza y de todos modos te hubieras contagiado… lo esperable es que tu enfermedad fuera menos agresiva, pero de todas maneras, como persona decente que eres no ibas a andar por ahí salpicándole virus intencionalmente a quien te encontraras en la calle, ¿verdad? si uno se sabe contagiado, lo decente es cuidar a los demás.
Vacunarse no es una promesa de nunca enfermar… no lo era contra enfermedades por las que nos vacunaron de niños y no lo es ahora… y si enfermas, hay que cuidar a los demás… hay que recordar que COVID puede ser asintomático… así que… SIEMPRE hay que cuidar a los demás.
La conclusiones de este video son:
Aunque te acabo de dar varias malas noticias, las vacunas protegen de manera significativa especialmente contra hospitalización y fallecimiento, aún frente a variante delta.
Vacúnate con el esquema completo.
Todos, vacunados o no, debemos usar cubrebocas y cuidar la ventilación de los espacios cerrados, porque como ya sabemos, el COVID se respira…
El riesgo de las variantes futuras
Como te decía en un video previo, los niños sí contraen COVID y pueden tener secuelas aún siendo asintomáticos… pero encima de eso, muchos niños pueden ser doblemente víctimas de esta enfermedad.
Un artículo que reúne datos de 21 países desde el 1 de marzo 2020 hasta el 30 de abril de 2021 encontró que considerando fallecimientos directos reportados por COVID más fallecimientos que se consideran indirectos a la pandemia, llamados muertes en exceso, más de 1 millón 200 mil niños (1?217?648) habían perdido alguno de sus padres o cuidadores (hay niños que eran cuidados por sus abuelos). La estimación a partir de estos datos, para el mundo entero sugiere una afectación de millón y medio de menores (1?562?000).
De acuerdo a los datos de este artículo, los países donde más niños perdieron a cuidadores primarias o secundarios hasta esa fecha fueron México, Brasil e India.
En México nada más considerando datos oficiales (sin contar muertes en exceso) estamos hablando de 141 132 niños afectados.
¿Cómo detenemos estas tragedias?
En distintos países se han tomado distintas medidas como te conté desde el año pasado en este video, pero algo en lo que se ha coincidido en muchos lugares es apostarle a la vacunación. Las vacunas son una excelente herramienta.
Voy a usar unas gráficas de proyecciones que publicó en Twitter la doctora Malgorzata Gasperowicz para ilustrar este punto.
Hay que recordar que las proyecciones epidemiológicas usan este R0, el valor reproductivo, que como te platiqué en el video sobre la transmisibilidad de la variante delta, es una representación de cuánta gente puede contagiar una persona infectada.
Espero que recuerden también otras dos cosas:
Que les comenté que para esta serie de videos supondríamos que la variante delta tiene un R0 de 6 y que les comenté que para fines prácticos las medidas que tomamos, como cerrar negocios y escuelas, o incentivar reuniones masivas, modifican este R0.
Lo que van a ver en las gráficas que siguen es que si aplicamos cierta medida como “vacunar un porcentaje de la población” entonces eso “modifica el R0”, así que ella nos muestra en su gráfica comportamientos con R0 que se modificaron por tal o cual medida.
En general, si el R0 es mayor a 1, van a ver que el comportamiento de la curva es ascendente, porque si 1 infectado puede contagiar a más de una persona y en términos simples, siempre estaremos creciendo en número de infectados… mientras que si R0 es menor a 1 quiere decir que los contagios se están controlando, cada vez tendremos menos.
El primer escenario que nos muestra la doctora Malgorzata es para la variante original, recuerden que decíamos que era menor a 3 pero la doctora todavía se pone bondadosa y redondea el R0 a 3.
Con la variante original, sólo con vacunación O sólo con medidas de protección y aislamiento se podía contener la curva de contagios porque en ambos casos se podía bajar R0 debajo de 1. Y si teníamos ambas cosas juntas, inclusive podíamos contener los contagios en menos tiempo.
Segundo escenario, para un R0 = 6, que es el valor que asumimos de R0 para la delta en estos videos, nos dice la doctora Malgorzata que si vacunamos 70% de la población con una vacuna con 99% de eficacia contra transmisión, ella estima que el R0 podría bajar hasta 1.8… pero 1.8 es mayor a 1, así que la curva de contagios NO se controla.
Bueno, y qué tal si en lugar de vacunar gente: hacemos aislamiento social, que todos usen mascarillas, etc… bueno, la suposición de la doctora es que eso bajaría R0 hasta 1.4, pero sigue siendo mayor a 1 así que tampoco se controla…
Ok, hagamos las dos cosas, vacunamos a toda la gente que se pueda con vacunas de alta eficacia Y además le decimos a la gente que use siempre cubrebocas, que aprenda a ventilar adecuadamente los espacios, etc., en este caso ella propone que el R0 esté debajo de 1 y sí contenemos la pandemia.
Tercer escenario, Si no logramos lamentablemente convencer a suficiente gente de vacunarse y además tenemos una sopa de vacunas con eficiencia de 60% en transmisibilidad, y sólo nos vamos por vacunación como estrategia, el R0 lo estima la doctora en 3.7, que todavía es PEOR que el valor que teníamos de reproducción de la variante original.
Voy a insistir en este escenario… con variante delta y vacunando al 60% de la población estamos de hecho en un escenario cercano al mundo real actual, Reino Unido todavía no llega al 60% de toda su población vacunada, por ejemplo, pero está cerca… con ese porcentaje de vacunación y una mezcla de vacunas con eficiencia del 60% en transmisibilidad quedamos PEOR que como empezamos la pandemia con la variante original. Se va a contagiar todavía más gente proque el R0 de 3.7 es mayor que el R0 = 3 que tomó como suposición la doctora Malgorzata.
¿Tendrá razón la doctora en su estimación?
Lamentablemente podríamos decir que este “experimento” que digo que se parece a Reino Unido, de alguna manera lo están haciendo… ya que decidieron retirar restricciones como cubrebocas o reuniones entre personas… de hecho aún antes de quitar las restricciones, se veía una curva ascendente… con buena parte de su población vacunada.
Regresemos al gráfico de los distintos escenarios. Si se aplican sólo medidas de distanciamiento social, cubrebocas, etc. con un R0 como el que como asumimos para delta, también nos quedamos cortos y no se contiene la curva de contagios.
Si hacemos las dos cosas, se contiene la curva de contagios porque sí se logra un R0 menor a 1, aunque toma tiempo.
Hasta aquí todo parece indicar que seguimos con el modelo del quesito, entre más medidas podamos tomar, mascarilla, buena ventilación, vacunación para todos, etc… mejor nos va a ir…
El problema está en lo que les decía en el primer video de esta serie: ¿por qué hay variantes? porque los virus mutan de repente al replicarse. Entre más oportunidad le des a un virus de contagiar gente y replicarse muchas veces, más oportunidades tiene de mutar. Lo que sucede cuando muchísima gente se niega a vacunarse y cuando muchísima gente se niega a cuidarse con cubrebocas, ventilación adecuada y actualizándose con información útil sobre el tema… es que más oportunidades tiene el virus de mutar…
y si en una de esas, hay una nueva variante con por ejemplo un R0 de 8 o mayor… vacunar al 64% de la población con una mezcla de vacunas con eficacia de transmisibilidad del 60% y ADEMÁS tomar medidas como el cubrebocas y demás, es posible… que de todos modos no nos alcance para detener la curva de contagio.
TENEMOS QUE HACER TODOS NUESTRA PARTE… vacunarnos, evitar espacios concurridos y de poca ventilación
Es que ya me enfadé de no hacer fiestas donde me quite el cubrebocas y con la música muy fuerte de fondo tenga que hablar a gritos y pegado a mi vecino de asiento…
Sí, bueno… en épocas de crisis hay que hacer sacrificios y ser flexibles… es lo que hay.
¿Y la inmunidad de rebaño?
La definición de inmunidad de rebaño que se ha estado usando con COVID, me parece que se publicó en el año 2000 para referirse a cuando buena parte de una población se ha hecho inmune a una enfermedad por contagio previo o porque ha sido vacunada y esto interrumpe la cadena epidemiológica entre sus individuos, de modo que indirectamente el resto del grupo adquiere protección contra la enfermedad aunque ellos mismos no se hayan vacunado o contagiado.
En general, el cálculo de gente con inmunidad en una población depende del R0. Entre más alto el R0, mayor porcentaje de gente con inmunidad es necesario.
Las vacunas hacen que la proporción de inmunidad colectiva necesaria para detener una epidemia se pueda alcanzar sin el alto costo de la enfermedad grave y la muerte. Sobre todo considerando los casos en que la reinfección es posible, como les conté en este otro video que parece ser el caso que enfrentamos.
Cuando se habla de una infección con R0 = 3, la inmunidad de rebaño se alcanzaría con ~ 66,7 % de la población con inmunidad protectora, mientras que frente a un R0 = 5 se alcanzaría con ~ 80 % y con un R0 = 8 con ~ 87,5 % de población inmune.
Hay que recordar que este R0 no sólo depende de la variante sino de lo que nosotros hacemos, nuestros contactos sociales y movilidad, de manera que la cantidad de gente que requeriría vacunación en Europa, quizás sería distinta a la que se requeriría en México. Al final de cuentas todo se relaciona. Si todos usamos cubrebocas, ventilamos, etc… entonces ayudamos bajando el porcentaje de población vacunada necesaria.
¿Qué porcentaje de la población en México ya tiene el esquema completo de sus vacunas?
19% al 29 de julio de 2021.
¿Hay vacunas asociadas con la formación de coágulos?
Un coágulo de sangre es una colección de células sanguíneas y proteínas coagulantes que se aglutinan juntas… en este otro video te cuento sobre el proceso normal de cicatrización en el que participan estas proteínas.
Sin embargo, en este caso estamos hablando de anomalías que causan estragos en el cuerpo. Pueden originarse por ejemplo en procesos como cirugías, heridas o infecciones. Se ha identificado que una de las complicaciones del COVID, también es la formación de coágulos.
La trombosis venosa profunda ocurre cuando se forma un coágulo de sangre en la parte baja de la pierna, el muslo o la pelvis. Un coágulo que viaja al pulmón y bloquea alguna de las arterias ahí provoca un embolismo pulmonar. Estas condiciones médicas ponen en peligro la vida pero son prevenibles… y si se descubren a tiempo, tratables. La estadística en Estados Unidos anual es de alrededor de 900,000 personas que sufren una experiencia de este tipo, de las cuales alrededor de 100,000 fallecen.
¿Cuál es la relación entre los coágulos sanguíneos y COVID19?
Desde el inicio de la pandemia se identificó que pacientes de COVID-19 sufrían de coágulos tanto en venas profundas como en arterias que en ocasiones derivaban en accidentes cerebrovasculares y ataques al corazón. Aunque estas condiciones se presentan con más frecuencia en pacientes con COVID-19 grave (de un 20 a 40%), también ocurre en casos ligeros (entre el 3 y 9%, de acuerdo a datos al inicio de la pandemia).
¿Qué personas se consideran en un mayor riesgo de formar coágulos sanguíneos si sufren COVID-19?
Los pacientes que principalmente sufren este tipo de problemas, sufren falla respiratoria, requieren oxígeno suplementario, tienen comorbilidades como hipertensión,diabetes, obesidad, cáncer o tienen un historial de formación de coágulos o desórdenes de coagulación hereditarios.
¿Hay alguna relación entre la formación de coágulos y algunas vacunas contra COVID?
Se ha asociado a las vacunas de AstraZeneca y Johnson & Johnson con un síndrome poco frecuente llamado trombocitopenia trombótica inducida por vacunas (VITT: Vaccine-induced thrombotic thrombocytopenia). En raras ocasiones, lo que sucede es que anticuerpos que el cuerpo produce como efecto colateral de la vacuna llevan a una activación descontrolada de las plaquetas de modo que disminuye el conteo de las plaquetas que deberían circular libremente en la sangre y se forman coágulos sanguíneos en lugares atípicos.
¿Qué tan frecuente es la ocurrencia de estos eventos?
Los datos al 30 de junio de este año del CDC mostraban 35 reportes confirmados de este síndrome, relacionados con la aplicación de la vacuna Johnson & Johnson de la cual se habían aplicado más de 12.5 millones de dosis, esto es una ocurrencia de menos del 0.0003%.
Según los datos de Reino Unido, había más de 300 casos confirmados relacionados con la aplicación de la vacuna AstraZeneca, misma que se ha aplicado a más de 47 millones de personas, lo cual indica una ocurrencia de menos del 0.001%
Estos eventos NO son frecuentes y aunque son serios, son tratables por lo que lo importante es identificar los síntomas que se asocian con este síndrome para que los afectados puedan ser atendidos a tiempo.
¿Cuáles son los síntomas de este síndrome de coagulación?
Dolor de cabeza severo o persistente, dolor en el pecho, dificultad para respirar, hinchazón o dolor en piernas, dolor abdominal severo, confusión, cambios en la visión, convulsiones.
Como muchos de nosotros nos ponemos más nerviosos cuando estamos observando nuestro estado de salud, te muestro una tabla que hizo la Dra. Samantha Yammine para que tengas una mejor noción de qué cosas son importantes mencionar a tu médico y qué cosas en caso de presentarse podrían ameritar una visita a la sala de urgencias.
Si sufres de cansancio, dolor de cabeza, dolor muscular, fiebre, náuseas, hinchazón del área vacunada… y estos síntomas no son severos pueden platicarse con el médico para que te recomiende qué hacer, pero si hay presencia de convulsiones, dificultad respiratoria, visión duplicada o borrosa, dolor fuerte en el pecho, espalda o abdominal, sangrado o moretones inusuales, ampollas con sangre, cambio de coloración de una extremidad o hinchazón… es importante ir a la sala de emergencias.
¿Por qué se sigue recomendando la vacunación con AstraZeneca y Johnson &Johnson a pesar de este riesgo?
Primero porque la probabilidad de ser afectado por el síndrome es baja. La ocurrencia de los eventos del tipo ha sido baja, entre millones de vacunas aplicadas.
Segundo porque los riesgos derivados de contraer COVID sin haber sido vacunado son mucho mayores. La estimación del CDC es que por cada millón de dosis aplicadas, se evitan entre 60 a 140 fallecimientos y se previenen de 400 a 1000 hospitalizaciones.
Este gráfico que te muestro lo hicieron basado en datos de Reino Unido. En el mismo se considera que personas más jóvenes podían verse menos afectadas por la enfermedad, por eso ven que en beneficios colocaron menos bolitas, a la vez que se considera que el riesgo con este síndrome parece ser un poquito mayor en este grupo. Está pensado también en un contexto de alto riesgo en el que 20 de cada 1000 interacciones entre los individuos puedan derivar en un contagio, de modo que a pesar del riesgo, los beneficios de la vacuna son superiores.
Es válido preocuparse por los potenciales efectos secundarios. Lo importante es ser consciente de que especialmente en situaciones de alto riesgo de contagio, los beneficios son aún mayores que el riesgo.
Todos los medicamentos que tomamos hacen algo en nuestro cuerpo… para eso los tomamos y eso incluye efectos secundarios. Los médicos típicamente ponderan el beneficio de administrar tal o cual medicamento contra el riesgo de la dolencia, malestar o enfermedad que sufrimos.
¿Fallecen más vacunados que no vacunados?
Probablemente te has topado con gente que argumenta que vacunarse es malo porque de acuerdo a datos en Reino Unido, fallece más gente vacunada que no vacunada… pero esta conclusión es errónea porque no se están comparando poblaciones idénticas.
Lo primero que te quiero mostrar para que compares son las curvas de contagios y decesos en Reino Unido en dos momentos distintos:
Particularmente me interesan los datos del 19 de julio porque el reporte de decesos de Salud Pública de Inglaterra que te voy a mostrar posteriormente llega a esa fecha..
Ese día el número de decesos reportados fue de 0.65 por millón de habitantes… si suponemos dos semanas de evolución de la enfermedad, eso corresponde en la curva de contagios a los que fueron identificados el 5 de julio: 370 casos nuevos en un día por millón de habitantes.
En la curva de contagios nuevos por día me voy a buscar lo más parecido a ese número de contagios en la segunda curva e identifico el 19 de diciembre 2020 con 366 casos nuevos por millón de habitantes. Esta fecha además me sirve porque la vacunación en Reino Unido inicia el 8 de diciembre, de manera que para el 21 de ese mes, la cantidad de gente vacunada seguramente era muy baja aún. En este gráfico, la fecha más atrás en que puedo ver el dato es el 10 de enero, cuando había 2.8% de personas con una sola dosis de vacuna y 0.58% totalmente vacunadas en Reino Unido.
Suponiendo de igual manera aquí un periodo de dos semanas entre el diagnóstico por COVID positivo y la evolución de la enfermedad, avanzo del 19 de diciembre 2020 al 2 de enero y puedo ver que hubo 8.77 decesos por millón de habitantes.
Comparando entonces la cantidad de decesos en un periodo que estimo similar en contagios pero sin vacunas hay 8.77 decesos por millón de habitantes. Este dato es el que voy a contrastar. para el 19 de julio, hay aproximadamente un 54% de la población en Reino Unido con esquema de vacunación completo y hay 0.65 decesos por millón de habitantes. En diciembre hubo 13.5 veces más decesos.
Las vacunas funcionan.
Cualitativamente también podemos comparar cómo se comportan las curvas de contagio de la tercera y segunda ola y cómo cambia el comportamiento en el gráfico de decesos en ambos momentos. Las vacunas funcionan.
Ahora, dije que les iba a mostrar un reporte con datos al 19 de julio, en realidad es un seguimiento de casos identificados de variante delta del 1o de febrero al 19 de julio:
Podemos ver en esta tabla que comparan cómo les fue, a vacunados y no vacunados, frente a variante delta en Reino Unido. Me voy al primer resultado alarmante, hasta el final, decesos: en casos totales 224 decesos en vacunados contra 165 en no vacunados.
Si sólo leyera esto, podría saltar a la conclusión de que aquí ya falló todo… tantos videos diciéndoles que se vacunen para mostralres esto, ¿no?
Momento..
Primera observación:
Esta tabla convenientemente nos muestra los decesos por grupos de edad:
En el grupo de mayores de 50 años hubo 220 decesos de personas vacunadas mientras 131 de personas no vacunadas.
La vacunación es evidentemente progresiva, pero este reporte, que es del 5 de agosto refleja que la enorme mayoría de gente mayor de 50 años ya tiene todas las vacunas. ¿De cuánta gente estamos hablando?
Buscando datos de grupos etarios en Reino Unido, encontré estos datos de 2020. De 50 años en adelante hay casi 25.5 millones de personas. Si hacemos números alegres considerando que el 90 % de ese grupo ya está vacunado,:hablamos de casi 23 millones de personas vacunadas y 2.5 millones de personas no vacunadas.
Con estos datos: la población total de vacunados y no vacunados, calculemos la proporción de cuánta gente fallece por cada grupo:
Entre los vacunados, hay 220 decesos entre 23 millones de personas: esto da una tasa de decesos de 9.55 por cada millón de personas vacunadas… En el grupo de los no vacunados, hay 131 no vacunados fallecidos entre 2.5 millones de no vacunados en total, esto da una tasa de deceso de: 52.4 de decesos por cada millón de personas no vacunadas. Según estas proporciones, han fallecido 5,5 veces más personas no vacunadas en Reino Unido en ese periodo de tiempo, que vacunados.
Las vacunas funcionan.
Oye, pero me dijeron que no habría decesos si nos vacunamos… pues, sí… en el ensayo clínico fase 3 que incluyó a 17,177 participantes nadie tuvo un desenlace fatal, pero cuando se escala la situación a millones de personas, puede haber incidencias que no se vieron en el estudio. Lo mismo sucede con los efectos secundarios, no se identificó el tema de los coágulos en el ensayo clínico porque eran eventos poco frecuentes. Eso significa que la eficacia contra muerte no es del 100%, pero sigue siendo alta. Como dije, la vacuna le dio a la gente en Reino Unido 5,5 veces mejores probabilidades según este análisis.
Ojo: estos números alegres que hago no están considerando detalles como comorbilidades y otras variables que no puedo ver a partir de las tablas que les muestro.
Oye, pero también nos dijeron que la probabilidad de ser hospitalizado al vacunarme era menor… vamos a ver esos datos también.
En el grupo de más de 50 años vacunados hay 703 personas que tuvieron que ser internados mientras que en el grupo de los no vacunados de más de 50 años hubo 440.
Una vez más comparamos estos números con respecto a la población vacunada y no vacunada:
Tenemos 30,6 hospitalizados por cada millón de habitantes vacunados, y 176 hospitalizados por cada millón de habitantes NO vacunados. Estas proporciones significan que los no vacunados terminaron 5.8 veces más internados en el hospital. Misma aclaración: estos cálculos no toman en cuenta variables que no puedo ver como las comorbilidades.
Pero la conclusión es la misma: las vacunas FUNCIONAN.
Pruebas rápidas o PCR: ¿Cuál es la diferencia? COVID19
Tenemos dos tipos de pruebas: las pruebas que me dicen si TENGO COVID y las pruebas que me dicen si TUVE covid.
Para saber si tengo COVID hay que tomar una muestra nasofaringea y para ello hay 2 tipos de pruebas: las pruebas diagnósticas de PCR y las diagnósticas de antígeno que también las llaman: rápidas. Cada una tiene sus ventajas y desventajas. Ahora lo vamos a ver.
Para saber si tuviste COVID, hay que hacer una prueba de sangre y esa prueba se llama «prueba de anticuerpos». ¿Por qué? Porque en la sangre sabríamos si el cuerpo ya se defendió contra el virus y queda como rastro un número alto de anticuerpos.
Entonces es distinto: Si es nasofaringea es de diagnóstico, si es en sangre es para saber si ya tuviste covid, es una prueba de anticuerpos.
Ahora, bien importante hablar… que ninguna prueba es 100% perfecta.
La más precisa, la que tiene menos margen de error es la PCR pero su desventaja es que cuesta un poco más y tarda más tiempo en salir.
Algo importante aquí, es que la prueba PCR además de ser la más precisa, puede detectar la infección días antes que las pruebas rápidas. Las pruebas rápidas requieren que estemos en la ventana de tiempo útil para hacer la detección… La recomendación antes de la presencia de la variante delta era esperar entre el día 5 y 7 después del contacto que pudo haber derivado en infección, pero he visto recomendaciones en tiempos menores ahora que la variante delta es predominante.
Recuerda que es importante aislarse durante todo el periodo desde que tuvimos el contacto hasta tener certeza de no habernos contagiado para no correr el riesgo de contagiar a alguien más.
¿Cómo se interpretan los resultados de una prueba de antígenos?
Si compraste una prueba de antígenos porque sospechas tener COVID19, se requiere una muestra nasofaríngea que suele implicar girar unas 3 o 4 veces el hisopo y luego mezclarlo en una solución que trae el propio paquete de la prueba rápida. Esta solución lo que hace es liberar proteínas específicas del virus, suponiendo que sí haya carga viral. La prueba rápida contiene un material que es sensible a estas proteínas y se colorea de manera semejante a las pruebas de embarazo caseras.
Una vez colocadas las gotas en el sensor de la prueba rápida y esperado el tiempo que nos indica el producto, deberíamos ver que se colorea la línea de control, indicada típicamente con una C. Si esta línea no se colorea quiere decir que el resultado de la prueba es inválido, hay que comprar otra prueba y repetir
¿Cómo se ve un resultado que indica con alta probabilidad que SÍ estoy infectado por SARS-CoV-2?
Debe colorearse la línea de control y también la línea T que significa test, aunque esta última lo haga débilmente.
¿Cómo se ve un resultado que sugiere que NO estoy infectado de SARS-CoV-2?
Si ese es el caso, verás que sólo se colorea la línea de control pero no se colorea la línea T.
Si te hiciste esta prueba PORQUE TIENES SÍNTOMAS, aunque tengas un resultado negativo, lo ideal es aislarte y mantener precauciones hacia las demás personas porque hay que recordar que este tipo de prueba no es 100% precisa.
En algunos países además se recomienda hacer una evaluación tipo PCR para confirmar el resultado negativo. Las pruebas rápidas, dependiendo de la marca y de si la muestra se tomó adecuadamente, pueden dar falsos negativos. Esto es, que el resultado de la prueba diga que no estás infectado aunque en realidad sí lo estés.
Si no te es viable realizar una prueba tipo PCR pero sospechas haber estado en contacto con alguien contagiado… La recomendación que se hace en España es repetir la prueba de antígeno entre 2 y 4 días más tarde. Si se sigue sin confirmar un diagnóstico positivo, puedes realizarte una prueba de detección de anticuerpos quizás una semana después
¿Cómo se interpretan los resultados de una prueba de anticuerpos?
Si compraste una prueba de anticuerpos porque sospechas haber estado contagiado, es importante saber que estas pruebas detectan dos tipos de anticuerpos: Inmunoglobulina M e inmunoglobulina G aparecen en el cuerpo en momentos distintos. El IgM es de respuesta rápida, es el primero que el cuerpo libera y se podría aún encontrar ese tipo de anticuerpos a la mitad del periodo infeccioso o cuando justo acaba de pasar la infección. Los anticuerpos llamados inmunoglobulina G aumentan su presencia conforme van desapareciendo los tipo M. La inmunoglobulina G tarda en aparecer en el cuerpo pero su presencia es más duradera… este tipo de anticuerpos ayuda a protegernos a largo plazo de ciertas infecciones.
Algunos tests de anticuerpos actualmente comerciales pueden detectar tanto IgM e IgG.
Lo primero que hay que verificar al usar el producto es que se pigmente la línea de control, de lo contrario el resultado que obtengas es inválido.
Si la única barrita que se pigmenta en el producto es la de control, significa que el producto no encontró un nivel detectable de antígenos de ningún tipo.
Si tu producto pigmenta la línea de control y la línea de IgM, significa que la infección tiene pocos días por lo que ya se generaron anticuerpos de respuesta rápida.
Si tu producto pigmenta todas las líneas: control,, IgM e IgG, significa que la infección es reciente y se han generado ambos tipos de anticuerpos
Finalmente, si tu producto sólo pigmenta la línea control y la de IgG, significa que se tuvo una infección de SARS-CoV-2 y todavía hay anticuerpos de largo plazo.
En el cuerpo no sólo existen estos dos tipos de anticuerpos para defendernos de enfermedades virales, por lo que si te hiciste un test de anticuerpos pensando en “evaluar” si la vacuna te había servido y no detectó anticuerpos, es posible que el problema no sea la vacuna, sino que el test que usaste no es el adecuado. A partir de distintas vacunas se pueden esperar distintas respuestas inmunológicas…
Los ensayos clínicos en los que se evalúa la protección que ofrece una u otra vacuna, no usan este tipo de tests sino unos mucho más específicos y que hasta donde yo sé, no son de uso comercial en México.
Filtros sanitarios de medición de temperatura
¿Qué tan bien funciona para detener la propagación de contagios la toma de temperatura al ingreso de los lugares?
El sentido común nos dice que es una medida limitada porque sólo puede detener personas con síntomas y que específicamente tengan una temperatura corporal atípica… es importante recordar que la carga viral de un asintomático parece ser igual a la de las personas que sí muestran síntomas, se estima que hasta el 50% de los portadores son asintomáticos, que no podrían ser detectados por un filtro de temperatura.
Revisemos un caso documentado:
En un hospital Rumano que principalmente atiende pacientes inmunocomprometidos que requieren trasplantes o sufren cáncer, a 5231 pacientes que ingresaron se les revisó la temperatura corporal como uno de los criterios para realizar un PCR diagnóstico.
Lo que se encontró es que sólo el 9.5% de casos de COVID19 fueron detectados por la medición de temperatura, esto significa que hubo un 90.5% de falsos negativos… esto es, el 90.5% de la gente podría entrar tranquilamente a cualquier lugar aún siendo portadores.
Por otro lado, 99.15% de los pacientes detenidos por temperatura fueron falsos positivos… es decir, se les detuvo por una lectura alta de temperatura, bajo sospecha de que pudieran tener COVID pero en realidad su problema era otro (recuerden que estamos hablando de un hospital)… de modo que su tratamiento fue retrasado, y además se les mandó a una zona donde había gente que potencialmente sí estaba contagiada con COVID a esperar turno para una prueba tipo PCR…
La conclusión del artículo donde se publicó esto es que en realidad la toma de temperatura como parte de los filtros de ingreso a hospitales debería eliminarse porque provoca un falso sentimiento de confianza, en cambio sugieren que se realicen pruebas rápidas masivas para permitir la atención rápida de pacientes mientras se esperan resultados de PCR.
Voy a repetir la cifra que considero importante de este estudio: sólo el 9.5% de casos de COVID19 fueron detectados por la medición de temperatura, y 90.5% fueron falsos negativos… gente que era portadora y podía pasar libremente como si nada a contagiar gente.
¿Qué otras opciones hay para bajar la probabilidad de contagios?
La respuesta clásica a esta pregunta empieza por el uso de mascarilla y mejora de ventilación en espacios cerrados, tal como te comenté en este otro video, pero adicionalmente, los tests diagnósticos pueden ser herramientas valiosas para detener las cadenas de contagios.
Quizás ubiquen que hay países que para controlar el ingreso de personas portadoras tienen como requisito los resultados de una prueba reciente de PCR… El problema es que además de que este método es caro, puede ser muy tardado. Algunos de ustedes me apoyaron en días previos con datos de cuánto habían tenido que esperar ustedes o algún conocido suyo para tener resultados diagnósticos de COVID y si bien hubo quienes reportaron que la demora para el resultado fue de solo 24 horas, las respuestas frecuentes iban de 2 días hasta 2 semanas…
Hay empleos en los cuales no permiten que una persona se ausente hasta que tiene la confirmación positiva de PCR, y esto toma 48 horas… estamos hablando de dos días que esa persona seguiría ahí laborando potencialmente en contacto con otras personas, siendo quizás, portador…
¿Hay alternativas más económicas y rápidas al PCR?
Hasta cierto punto, sí… te platicamos sobre ellas en estos dos videos. El detalle es que aunque las pruebas rápidas tienen ventajas en tiempo y costo, son menos precisas… En distintos estudios y dependiendo de la marca de los tests rápidos encontramos distinto porcentaje de falsos negativos. Un falso negativo es cuando el test dice que no tienes la infección cuando en realidad sí la tienes.
Por ejemplo, un par de estudios fueron realizados con la marca BinaxNow tests de 15 minutos.
En el primero se identificaron 127 positivos a COVID de un grupo de 783 niños, pero gracias a los estudios paralelos que se realizaron con PCR sabemos que en realidad los niños positivos a COVID eran 226… o sea que ese test rápido falló en detectar al 44% de los niños infectados.
En el segundo estudio se identificó 92 positivos de entre un grupo de mil niños evaluados, de los cuales en PCR se encontró que en realidad los positivos a COVID eran 134… más o menos el 31% no fueron detectados por la prueba…
PERO… a pesar de que estos números pueden sonar desalentadores, resulta que la prueba de PCR también da información indirecta sobre el nivel de carga viral.
Lo interesante es que en el primer estudio: había 16 niños que en PCR se asocian con una alta carga viral y por lo tanto más contagiosos, de esos 16, el test rápido detectó a 15.
Mientras que en el segundo estudio, los tests rápidos detectaron al 99% de los niños con alta carga viral. En general, la gran mayoría de los falsos negativos, esto es, personas que según el test rápido son negativos a COVID, son personas con baja carga viral y que potencialmente contagian menos.
Perdemos precisión, pero bajamos costo y posiblemente los tests rápidos sí permitan detectar a las personas que quizás puedan contagiar más.
En Estados Unidos hay quienes se preguntan seriamente si el uso de este tipo de pruebas rápidas puede ayudar a mantener las escuelas abiertas considerando que la variante delta cambia totalmente la dinámica de contagios con respecto a lo que en ese mismo país experimentaron en el ciclo escolar pasado. El doctor Perry Wilson por ejemplo, estima que usar estos tests semanalmente para evaluar a los 56 millones de niños en edad escolar en Estados Unidos durante las 40 semanas del ciclo escolar costaría unos 11 mil millones de USD. Aunque eventualmente la cifra podría ser mucho menor según se pueda avanzar en pruebas y autorizaciones para vacunar a los más pequeños.
Hay una variante a esto de evaluar a todos los niños con una prueba cada uno, esto se hizo en Massachussetts con niños de 582 escuelas…
Comienzo por aclarar que lo que usaron no fueron tests tal cual como los que se venden en la farmacia, trabajaron con laboratorios que procesaban las muestras con un test tipo PCR y luego regresaban un resultado. Pero ¿cómo pudo hacerse esto económicamente viable?
A cada niño de manera individual se le tomaba su muestra con su hisopo… pero en lugar de evaluar la muestra en lo individual, se colectaban paquetes de hasta 10 muestras y en el laboratorio se trabajaban, juntas… de manera que los reactivos usados eran para “una única muestra conjunta de 10 individuos”… lo que resultaba en un proceso más económico que 10 pruebas individuales. Obviamente este sistema necesita una logística muy clara para ubicar perfectamente qué muestra representa a qué grupo de 10 personas. Al detectar un positivo, se procede a aislar a los 10 individuos involucrados y hacer un seguimiento diagnóstico individual de cada uno de ellos.
La capacidad de respuesta de los laboratorios involucrados en este estudio permitía tener respuestas con una espera de entre 12 y 16 horas. De modo que entre la toma y el resultado en promedio se necesitaban menos de 24 horas Al ser un sistema de muestras conjuntas, se podía estar evaluando hasta a 400,000 personas por día.
En otro pre-print se analiza el efecto en el control de la cadena de contagios a partir de la demora que puede implicar obtener los resultados.
De acuerdo a su análisis… aunque el PCR sea mucho más preciso, tener dos días de espera para los resultados en los cuales la gente no está aislada puede representar un 34% de contagios que se habrían evitado de haber tenido la información en el momento. Una vez enteradas las personas, si se aíslan todavía pueden evitar contagiar a un estimado de 31% de individuos con quienes pudieran tener contacto.
La comparación que hacen es que un test rápido positivo, puede proteger a todo ese grupo de gente, el 65%.
Estos datos se obtuvieron con un simulador no con gente real… además les recuerdo que los pre-prints pueden decir cosas muy interesantes pero como les he dicho antes, hay que tomar sus resultados con reserva hasta que sean revisados y aprobados para publicación.
Y después de todo esto ustedes quizás estén pensando que todas las opciones que platiqué cuestan muuucho dinero… y así es… cortar las cadenas de contagio y hacer seguimiento de casos no es trivial. Sin embargo, valdría la pena consultar a personas que saben de economía y áreas afines, y preguntarles qué tantos recursos estamos ya pagando o perdiendo hoy por la pandemia… quizás si comparamos el costo de detección contra eso, en realidad el balance sea positivo.
Hay que vacunarnos y ayudar a las demás personas a entender la importancia de esta medida y del uso adecuado de mascarillas. Con esas acciones ayudas a protegerte a ti y a los demás.
Repito: se estima que hasta el 50% de los portadores puedan ser asintomáticos y NO serían detectados por un filtro sanitario de toma de temperatura o cuestionamiento de síntomas. También considero importante recordar lo que platicamos en este otro video: la principal fuente de contagios son los aerosoles, el COVID se respira… usa mascarillas y ventila los espacios cerrados. ¿Qué tanto se deben ventilar? ¿De qué capacidad deben ser los filtros HEPA si me voy por esa opción? En este video lo explico.
Referencias de todos videos
Bernal, J. L., Andrews, N., Gower, C., Gallagher, E., Simmons, R., Thelwall, S., . . . Ramsay, M. (2021). Effectiveness of Covid-19 Vaccines against the B.1.617.2 (Delta) Variant. New England Journal of Medicine. doi:10.1056/nejmoa2108891
Blood Clotting, COVID-19 and Vaccines. (n.d.). Retrieved from https://healthcare.utah.edu/healthfeed/postings/2021/07/blood-clotting-covid19.php
Brown CM, Vostok J, Johnson H, et al. Outbreak of SARS-CoV-2 Infections, Including COVID-19 Vaccine Breakthrough Infections, Associated with Large Public Gatherings — Barnstable County, Massachusetts, July 2021. MMWR Morb Mortal Wkly Rep. ePub: 30 July 2021. DOI: http://dx.doi.org/10.15585/mmwr.mm7031e2
Callaway, E. (2021). Delta coronavirus variant: Scientists brace for impact. Nature, 595(7865), 17-18. doi:10.1038/d41586-021-01696-3
Campbell, F., Archer, B., Laurenson-Schafer, H., Jinnai, Y., Konings, F., Batra, N., . . . Waroux, O. L. (2021). Increased transmissibility and global spread of SARS-CoV-2 variants of concern as at June 2021. Eurosurveillance, 26(24). doi:10.2807/1560-7917.es.2021.26.24.2100509
Cevik, M., Tate, M., Lloyd, O., Maraolo, A. E., Schafers, J., & Ho, A. (2021). SARS-CoV-2, SARS-CoV, and MERS-CoV viral load dynamics, duration of viral shedding, and infectiousness: A systematic review and meta-analysis. The Lancet Microbe, 2(1). doi:10.1016/s2666-5247(20)30172-5
Children and COVID-19: State-Level Data Report. (n.d.). Retrieved from https://services.aap.org/en/pages/2019-novel-coronavirus-covid-19-infections/children-and-covid-19-state-level-data-report/
Children die in hundreds as Delta variant devastates Indonesia – CNN Video. (2021, July 16). Retrieved from https://edition.cnn.com/videos/world/2021/07/16/indonesia-coronavirus-children-covid-19-schubert-pkg-intl-hnk-vpx.cnn?fbclid=IwAR3F4MAOVCyljmOHfd5xEsS6Qu7Nghko18yoz7pS0w4pfhEfvGZljgQmsJ0
Clark, D (2021, July 01). UK population 2020, by age group. Retrieved from https://www.statista.com/statistics/734726/uk-population-by-age-group/
Clinisciences. (n.d.). SARS-CoV-2 (Covid-19): Diagnosis by IgG/IgM Rapid Test. Retrieved from https://www.clinisciences.com/es/leer/newsletter-26/sars-cov-2-covid-19-diagnosis-by-2264.html
Covid-19 Updates. (2021, July). Retrieved from https://medical.mit.edu/covid-19-updates/2021/07/are-things-different-delta
COVID-19 Vaccine AstraZeneca confirms 100% protection against severe disease, hospitalisation and death in the primary analysis of Phase III trials. (2021, February 03). Retrieved from https://www.astrazeneca.com/media-centre/press-releases/2021/covid-19-vaccine-astrazeneca-confirms-protection-against-severe-disease-hospitalisation-and-death-in-the-primary-analysis-of-phase-iii-trials.html
Covid: «Un negativo en antígenos no excluye la posibilidad de contagiar». (n.d.). Retrieved from https://www.redaccionmedica.com/secciones/medicina/covid-negativo-antigenos-no-excluye-posibilidad-contagiar–7763
Criteria for releasing COVID-19 patients from isolation. (n.d.). Retrieved from https://www.who.int/publications/i/item/criteria-for-releasing-covid-19-patients-from-isolation
Cucunubá, Z. M. (2021, June 22). Inmunidad colectiva. Retrieved from https://www.eltiempo.com/opinion/columnistas/zulma-m-cucunuba/columna-de-zulma-milena-cucunuba-sobre-la-inmunidad-colectiva-597721
Dutch Music Festival Verknipt Leads to Over 1,000 COVID-19 Infections. (2021, July 19). Retrieved from https://www.spin.com/2021/07/dutch-music-festival-covid-19/
Ellyatt, H. (2021, July 15). Music festival in the Netherlands leads to over 1,000 Covid infections. Retrieved from https://www.cnbc.com/2021/07/15/music-festival-in-holland-leads-to-over-1000-covid-infections.html
Estos síntomas te hacen saber si tienes Covid, Long Covid o secuelas. (n.d.). Retrieved from https://www.redaccionmedica.com/la-revista/noticias/sintomas-saber-covid-long-covid-secuelas-2544
Football linked to 2,000 Scottish Covid cases. (2021, June 30). Retrieved from https://www.bbc.com/news/uk-scotland-57667163
Gallagher, J. (2021, June 11). Covid: Is there a limit to how much worse variants can get? Retrieved from https://www.bbc.com/news/health-57431420
Haas, E. J., Angulo, F. J., Mclaughlin, J. M., Anis, E., Singer, S. R., Khan, F., . . . Alroy-Preis, S. (2021). Impact and effectiveness of mRNA BNT162b2 vaccine against SARS-CoV-2 infections and COVID-19 cases, hospitalisations, and deaths following a nationwide vaccination campaign in Israel: An observational study using national surveillance data. The Lancet, 397(10287), 1819-1829. doi:10.1016/s0140-6736(21)00947-8
Hampshire, A., Trender, W., Chamberlain, S. R., Jolly, A. E., Grant, J. E., Patrick, F., . . . Mehta, M. A. (2021). Cognitive deficits in people who have recovered from COVID-19. EClinicalMedicine, 101044. doi:10.1016/j.eclinm.2021.101044
Heller, J. (2021, July 29). Israel to offer Pfizer booster shot against COVID-19 to the over-60s. Retrieved from https://www.reuters.com/world/middle-east/israel-offer-third-shot-pfizer-vaccine-people-over-60-israeli-news-reports-2021-07-29
Hermes. (2021, June 02). WHO says Delta variant is of concern. Retrieved from https://www.straitstimes.com/asia/south-asia/who-says-delta-variant-is-of-concern
Hillis, S. D., Unwin, H. J., Chen, Y., Cluver, L., Sherr, L., Goldman, P. S., . . . Flaxman, S. (2021). Global minimum estimates of children affected by COVID-19-associated orphanhood and deaths of caregivers: A modelling study. The Lancet, 398(10298), 391-402. doi:10.1016/s0140-6736(21)01253-8
How To Get Tested For COVID-19 In New Jersey. (n.d.). Retrieved from http://covid19.nj.gov/testing
JingLu. (2021, July 07). Viral infection and transmission in a large well-traced outbreak caused by the Delta SARS-CoV-2 variant. Retrieved from https://virological.org/t/viral-infection-and-transmission-in-a-large-well-traced-outbreak-caused-by-the-delta-sars-cov-2-variant/724
John TJ, Samuel R (2000). «Herd immunity and herd effect: new insights and definitions». Eur. J. Epidemiol. (en inglés) 16 (7): 601-6. PMID 11078115. doi:10.1023/A:1007626510002
Joseph Eisenberg Professor and Chair of Epidemiology. (2021, June 03). Qué es el R0, el número que siguen los científicos para ver la intensidad del coronavirus. Retrieved from https://theconversation.com/que-es-el-r0-el-numero-que-siguen-los-cientificos-para-ver-la-intensidad-del-coronavirus-137744
JingLu. (2021, July 07). Viral infection and transmission in a large well-traced outbreak caused by the Delta SARS-CoV-2 variant. Retrieved from https://virological.org/t/viral-infection-and-transmission-in-a-large-well-traced-outbreak-caused-by-the-delta-sars-cov-2-variant/724
Kelland, K. (2020, November 09). One in five COVID-19 patients develop mental illness within 90 days – study. Retrieved from https://www.reuters.com/article/health-coronavirus-mental-illness-int-idUSKBN27P35N
Lara Herrero Research Leader in Virology and Infectious Disease. (2021, July 02). The symptoms of the Delta variant appear to differ from traditional COVID symptoms. Here’s what to look out for. Retrieved from https://theconversation.com/the-symptoms-of-the-delta-variant-appear-to-differ-from-traditional-covid-symptoms-heres-what-to-look-out-for-163487
Larremore, D. B., Wilder, B., Lester, E., Shehata, S., Burke, J. M., Hay, J. A., . . . Parker, R. (2020, January 01). Test sensitivity is secondary to frequency and turnaround time for COVID-19 surveillance. Retrieved from https://www.medrxiv.org/content/10.1101/2020.06.22.20136309v3.full
Lewis, D. (2021, July 14). Long COVID and kids: Scientists race to find answers. Retrieved from https://www.nature.com/articles/d41586-021-01935-7
Mancini, D. P., & Burn-Murdoch, J. (2021, July 09). How effective are coronavirus vaccines against the Delta variant? Retrieved from https://www.ft.com/content/5a24d39a-a702-40d2-876d-b12a524dc9a5
McMurray, J. C., May, J. W., Cunningham, M. W., & Jones, O. Y. (2020, December 16). Multisystem Inflammatory Syndrome in Children (MIS-C), a Post-viral Myocarditis and Systemic Vasculitis-A Critical Review of Its Pathogenesis and Treatment. Retrieved from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7793714/
México es el país con más huérfanos por covid-19 en América. (2021, July 27). Retrieved from https://cnnespanol.cnn.com/2021/07/25/mexico-pais-con-mas-huerfanos-por-covid-19-segun-estudio-orix/
Michael Toole Professor of International Health. (2021, July 21). Why is Delta such a worry? It’s more infectious, probably causes more severe disease, and challenges our vaccines. Retrieved from https://theconversation.com/why-is-delta-such-a-worry-its-more-infectious-probably-causes-more-severe-disease-and-challenges-our-vaccines-163579
Mina, M. J., Parker, R., & Larremore, D. B. (2020). Rethinking Covid-19 Test Sensitivity — A Strategy for Containment. New England Journal of Medicine, 383(22). doi:10.1056/nejmp2025631
Ministerio de Salud de Israel. (2021). https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
National Health Service. (2021, August). COVID-19 Vaccination Statistics, week ending Sunday 1st August 2021. https://www.england.nhs.uk/statistics/wp-content/uploads/sites/2/2021/08/COVID-19-weekly-announced-vaccinations-05-August-2021.pdf
Outbreak of SARS-CoV-2 Infections, Including COVID-19 Vaccine Breakthrough Infections, Associated with Large Public Gatherings – Barnstable County, Massachusetts, July 2021. (2021, July 30). Retrieved from https://www.cdc.gov/mmwr/volumes/70/wr/mm7031e2.htm?s_cid=mm7031e2_w
Panà, B. C., Lopes, H., Furtunescu, F., Franco, D., Rapcea, A., Stanca, M., . . . Coli??, A. (2021). Real-World Evidence: The Low Validity of Temperature Screening for COVID-19 Triage. Frontiers in Public Health, 9. doi:10.3389/fpubh.2021.672698
Parcha, V., Booker, K. S., Kalra, R., Kuranz, S., Berra, L., Arora, G., & Arora, P. (2021, May 13). A retrospective cohort study of 12,306 pediatric COVID-19 patients in the United States. Retrieved from https://www.nature.com/articles/s41598-021-89553-1
Pollock, N. R., Berlin, D., Smole, S. C., Madoff, L. C., Henderson, K., Larsen, E., . . . Lennon, N. J. (2021, January 01). Implementation of SARS-CoV2 Screening in K-12 Schools using In-School Pooled Molecular Testing and Deconvolution by Rapid Antigen Test. Retrieved from https://www.medrxiv.org/content/10.1101/2021.05.03.21256560v1.full
Pollock, N. R., Jacobs, J. R., Tran, K., Cranston, A. E., Smith, S., O’Kane, C. Y., . . . Smole, S. C. (2021). Performance and Implementation Evaluation of the Abbott BinaxNOW Rapid Antigen Test in a High-Throughput Drive-Through Community Testing Site in Massachusetts. Journal of Clinical Microbiology, 59(5). doi:10.1128/jcm.00083-21
Public Health England. (2021, July). SARS-CoV-2 variants of concern and variants under investigation in England Technical briefing (No. 19). https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1005517/Technical_Briefing_19.pdf
Risk assessment for SARS-CoV-2 variant Delta (Assessment). Public Health England. 23 July 2021. Retrieved 24 July 2021.
Ritchie, H., Ortiz-Ospina, E., Beltekian, D., Mathieu, E., Hasell, J., Macdonald, B., . . . Roser, M. (2020, March 05). Coronavirus (COVID-19) Cases – Statistics and Research. Retrieved from https://ourworldindata.org/covid-cases
Ritchie, H., Ortiz-Ospina, E., Beltekian, D., Mathieu, E., Hasell, J., Macdonald, B., . . . Roser, M. (2020, March 05). Coronavirus (COVID-19) Vaccinations – Statistics and Research. Retrieved from https://ourworldindata.org/covid-vaccinations
Ronald C. Desrosiers Professor of Pathology. (2021, May 17). HIV/AIDS vaccine: Why don’t we have one after 37 years, when we have several for COVID-19 after a few months? Retrieved from https://theconversation.com/hiv-aids-vaccine-why-dont-we-have-one-after-37-years-when-we-have-several-for-covid-19-after-a-few-months-160690
SARS-CoV-2 Rapid Antigen Test. (n.d.). Retrieved from https://diagnostics.roche.com/global/en/products/params/sars-cov-2-rapid-antigen-test.html
Save the Children International. (2021, July 05). ‘Many more children will die’: Urgent call for COVID vaccines in Indonesia. Retrieved from https://www.savethechildren.net/news/‘many-more-children-will-die’-urgent-call-covid-vaccines-indonesia#
Silva, D., & Edwards, E. (2021, July 16). As delta variant spreads, medical experts warn of risk to young children. Retrieved from https://www.nbcnews.com/news/us-news/delta-variant-spreads-medical-experts-warn-risk-young-children-n1274126Taquet, M., Luciano, S., Geddes, J. R., & Harrison, P. J. (2021). Bidirectional associations between COVID-19 and psychiatric disorder: Retrospective cohort studies of 62?354 COVID-19 cases in the USA. The Lancet Psychiatry,8(2), 130-140. doi:10.1016/s2215-0366(20)30462-4
Sood, N., Shetgiri, R., Rodriguez, A., Jimenez, D., Treminino, S., Daflos, A., & Simon, P. (2021). Evaluation of the Abbott BinaxNOW rapid antigen test for SARS-CoV-2 infection in children: Implications for screening in a school setting. Plos One, 16(4). doi:10.1371/journal.pone.0249710
Taquet, M., Luciano, S., Geddes, J. R., & Harrison, P. J. (2021). Bidirectional associations between COVID-19 and psychiatric disorder: Retrospective cohort studies of 62?354 COVID-19 cases in the USA. The Lancet Psychiatry, 8(2), 130-140. doi:10.1016/s2215-0366(20)30462-4
The Delta Variant in Schools: Is Rapid Testing the Answer? (2021, August 04). Retrieved from https://www.medscape.com/viewarticle/955795
Triggle, N. (2020, December 16). Covid vaccine: More than 130,000 vaccinated in UK in first week. Retrieved from https://www.bbc.com/news/health-55332242
Vohra-Miller, S., & Pai, D. M. (2021, April 17). Understanding the blood clot issue behind the AstraZeneca vaccine and its safety. Retrieved from https://www.thestar.com/opinion/contributors/2021/04/17/understanding-the-blood-clot-issue-behind-the-astrazeneca-vaccine-and-its-safety.html
World Health Organization. (2021, January 25). Clinical management of COVID-19 patients: living guidance. Making GRADE the Irresistible Choice – Guidelines and Evidence Summaries. https://app.magicapp.org/#/guideline/j1WBYn
ZOE, About this Research. (2020). Retrieved from https://covid.joinzoe.com/about
Imágenes usadas con licencia CC:
Charles Xavier by William Tung from USA – SDCC13 – The original X-Men uploaded by daisydeee, CC BY-SA 2.0, https://commons.wikimedia.org/w/index.php?curid=67203319
Tedros Adhanom G., OMS Director: Ebola Virus Disease outbreak in the Democratic Republic of… | Flickr
Prevención Docente on Twitter: / Twitter
Herd immunity by Tkarcher – Own work, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=56760604
Small pox Vaccination Image courtesy of Sanofi Pasteur Canada (Connaught Campus) Archives. Vaccines & immunization: Canadian Innovation – Hospital News
Blood clot by Mecder – Own work, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=87090901
Deep vein thrombosis By Madsread – Own work, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=48592762












Un comentario sobre “Variante delta – COVID19”